Comumente confundida com fibromialgia, a hipermobilidade articular nem sempre apresenta sintomas. Mas, quando aparecem, as dores podem acompanhar a pessoa até o fim da vida
Estudos internacionais indicam que cerca de 30% da população mundial é hipermóvel. Isso significa que algumas pessoas conseguem realizar movimentos com uma amplitude maior que os limites normais e são mais flexíveis que outras. Porém, essa aparente vantagem vira um grande problema por aumentar o risco de lesões nas articulações e músculos, resultando em dores crônicas.
A hipermobilidade articular nem sempre apresenta sintomas. Mas, quando isso acontece, as dores podem começar na adolescência e acompanhar a pessoa até o fim da vida. Dependendo das complicações, um paciente pode ser diagnosticado com Síndrome de Ehler Danlos (SED), um espectro de doenças hereditárias que afetam o tecido conectivo, que tem o papel de unir, ligar, nutrir, proteger e sustentar os outros tecidos.
O problema é que ainda existem poucas pesquisas no Brasil sobre a condição, então, muitos sofrem a vida inteira com dor crônica sem diagnóstico ou até com um diagnóstico errado. O mais comum é que os médicos identifiquem e recomendem tratamentos para fibromialgia, o que pode ser pior para um paciente com hipermobilidade.
“Um paciente com fibromialgia se beneficia de alongamento, pilates e ioga, por exemplo. Mas, para quem tem hipermobilidade, os movimentos precisam ser extremamente cautelosos, pois existe um risco maior de causar lesões”, explica a fisiatra Angélle Jácomo, especialista em dor.
Hipermobilidade e dor crônica
A hipermobilidade é uma doença genética e hereditária causada pelo defeito em um dos genes que controla a produção de colágeno.
Principais sintomas
- Pele hiperextensível
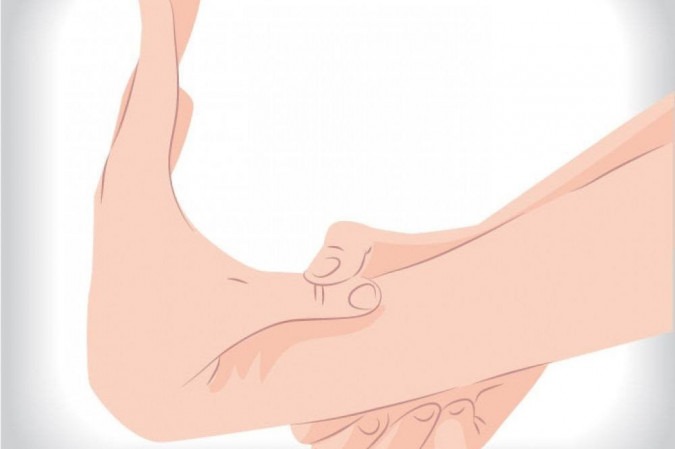
- Articulações hipermóveis — facilidade em tocar o chão sem dobrar os joelhos, dobrar os cotovelos em um ângulo maior que 180°, encostar o polegar no antebraço, etc.
- Dificuldade no processo de cicatrização
- Pés chatos
A
fisiatra Angélle Jácomo chama a atenção para outros sintomas e sinais
de hipermobilidade que vão além da dor crônica, como fadiga, dor de
cabeça, desenvolvimento de intolerâncias alimentares e problemas de
propriocepção (capacidade do indivíduo de identificar e perceber seus
movimentos no espaço).
Esses sintomas podem aparecer em qualquer
momento da vida, mas é comum que já se note a hipermobilidade na
infância e na adolescência.
Dificuldade de diagnóstico
Os pacientes mais jovens frequentemente não recebem o diagnóstico correto, pois a dor crônica é considerada “dor do crescimento”.
Tratamento
A Síndrome de Ehler
Danlos (SED) e a Desordem do Espectro da Hipermobilidade (DEH) não têm
cura. O tratamento é realizado com medicamentos e fisioterapia
individualizada para cada paciente.
Consequências do desconhecimento
A classificação atual da doença é baseada em um guia internacional de 2017.
A maioria dos médicos e fisioterapeutas não têm contato com esse tipo de diagnóstico durante a graduação ou residência.
O
Instituto Nacional do Seguro Social (INSS) ainda não reconhece a doença
como incapacitante, portanto os pacientes não podem receber auxílio.
No
convívio social, as pessoas que sofrem de hipermobilidade e dor crônica
são habitualmente caracterizadas como preguiçosas, exageradas ou até
mentirosas.
Palavra do especialista
Quais os principais sintomas que precisamos estar atentos para identificar a hipermobilidade?
Pessoas
com hipermobilidade têm uma alta frequência de dores de cabeça, falta
de equilíbrio e cansaço excessivos, além das dores nas articulações e
músculos.
Pessoas que já possuem diagnóstico de fibromialgia devem se atentar para a possibilidade de terem hipermobilidade?
Sim,
a maioria das pessoas que entram no consultório já tem um diagnóstico
prévio de fibromialgia. O paciente, geralmente, percebe que os
tratamentos e medicamentos não auxiliam mais no alívio da dor. Isso
acontece porque a fisioterapia indicada para pessoas com fibromialgia
estimula demais as articulações, o que só piora a dor e a fadiga.
Existe algum recorte de gênero e idade de pessoas que podem manifestar dor crônica por causa da hipermobilidade?
Em
algumas mulheres é comum que as dores comecem quando ainda são bem
novas, depois da primeira menstruação. Enquanto alguns homens podem
passar mais tempo sem sintomas, já que os níveis altos de testosterona
fortalecem os músculos, auxiliando as articulações. Mas nem todos os
casos são iguais, existem mulheres que começam a sentir as consequências
da hipermobilidade mais tarde e vice e versa.
Quais são os tratamentos para pessoas com hipermobilidade?
A
hipermobilidade não tem cura, mas o tratamento é possível. Quanto mais
cedo for feito o diagnóstico, melhor, e, por meio da fisioterapia, somos
capazes de diminuir a dor e devolver a qualidade de vida do paciente.
Fernanda Rachid é fisioterapeuta do Centro Especializado em Hipermobilidade e Dor

