Dói por falta de fé?
A fé ajuda a aliviar a dor?
Relevância da religiosidade para estratégias de enfrentamento e deficiência em pacientes com síndrome de fibromialgia
Journal of Religion and Health ( 2021 )
Abstrato
As estratégias de enfrentamento são essenciais para o desfecho da dor crônica. Este estudo avaliou a religiosidade em uma coorte de pacientes com síndrome da fibromialgia (SFM), seu efeito na dor e outros sintomas, no enfrentamento e na incapacidade relacionada à SFM. Um total de 102 pacientes com SFM foram recrutados para preencher questionários, um subgrupo de 42 pacientes participou de uma entrevista face a face e os dados foram avaliados por análises de correlação e regressão. Poucos pacientes eram tradicionalmente religiosos, mas a maioria acreditava em uma existência superior e descreveu sua espiritualidade como “convicção de transcendência”. A estratégia de enfrentamento “rezar-esperar” e a dimensão ASP “orientação religiosa” ( r = 0,5, P <0,05) mostraram uma relação significativa independente do grau de religiosidade ( P <0,05). Um alto grau de crença em uma existência superior foi negativamente associado à escolha de ignorar como estratégia de enfrentamento ( r = - 0,4, P <0,05). As variáveis relacionadas ao humor e ao afeto tiveram o maior impacto na deficiência ( b = 0,5, P <0,05). Nesta coorte, o grau de religiosidade desempenhou um papel na escolha das estratégias de enfrentamento, mas não teve efeitos sobre a saúde e o humor.
Introdução
A síndrome de fibromialgia (SFM) é uma condição de dor crônica não completamente compreendida acompanhada por sintomas como distúrbios do sono, depressão ou fadiga (Clauw 2015 ; Clauw et al. 2011 ; Häuser et al. 2015 ). Foi demonstrado que mecanismos fisiopatológicos no sistema nervoso central e periférico, bem como fatores psicológicos desempenham um papel (Afari et al. 2014 ; Clauw 2015 ; Leinders et al. 2016 ; Paiva et al. 2008 ; Park e Lee 2017 ; Sluka e Clauw 2016 ; Staud e Smitherman 2002 ; Üçeyler et al. 2013 ; Zimmermann 1991) Há grande heterogeneidade de perfis de pacientes em pacientes com SFM, em particular no que diz respeito às estratégias de enfrentamento (Alok et al. 2014 ; Kengen-Traska et al. 2012 ; Loevinger et al. 2012 ; Stoffel et al. 2013 ; Tommaso et al. 2014 ; Triñanes et al. 2014 ; Yim et al. 2017 ). Alguns pacientes lidam muito bem com os sintomas, enquanto outros são fortemente afetados em sua vida diária com estilos de enfrentamento passivos e negativos, como catastrofização, ignorância e desamparo (Baastrup et al. 2016 ).
Um grande conjunto de evidências mostra que o envolvimento religioso está relacionado a melhor bem-estar psicológico, suporte social aprimorado, menos depressão e redução do consumo de substâncias (Baetz e Bowen 2008 ; Basiński et al. 2013 ; Büssing et al. 2005 , 2009 , 2010 , 2014 , 2013 ; Dedert et al. 2004 ; Dezutter et al. 2009 ; Kendler et al. 1997 ; Mishra et al. 2017 ; Wachholtz et al. 2007 ). Poucos estudos analisaram a influência da religiosidade na sensibilidade ou intensidade da dor em pacientes com dor crônica (Basiński et al. 2013; Fehring et al. 1997 ; Gilbert 2009 ), e menos ainda na FMS (Anema et al. 2009 ; Biccheri et al. 2016 ; Moreira-Almeida e Koenig 2008 ). A avaliação do impacto da religiosidade é difícil devido à variedade de definições possíveis de religiosidade. A religiosidade é um construto multidimensional que inclui cognição, sentimentos e comportamento com afiliação institucional (Huber 2003 ; Koenig et al. 2001 ). Ao lado desta definição, existem outras, mas todas elas são comumente baseadas na prática religiosa e na doutrina em oposição à espiritualidade (Park et al. 2013) A definição de espiritualidade que seguimos neste estudo foi dada em 2009 pela Conferência Internacional de Consenso como “aspectos da humanidade que se referem à maneira como os indivíduos buscam e expressam significado e propósito e a maneira como eles experimentam sua conexão com o momento, consigo mesmo, com outros, à natureza e ao significativo ou sagrado ”(Puchalski et al. 2009 ). Se a religiosidade e a espiritualidade podem ter um impacto positivo na saúde e no enfrentamento da doença foi discutido de forma controversa (Berthold e Ruch 2014 ; Klein e Albani 2007 ; Koenig 2012 ; Reis e Menezes 2017 ; Wachholtz et al. 2007) Acreditar e esperar são fatores importantes que podem melhorar a força mental em situações aversivas (Berthold e Ruch 2014 ; Nejat et al. 2017 ; Paloutzian e Park 2013 ), e o relacionamento com Deus como um suporte social abstrato pode substituir a falta de conexões familiares (Anson et al. 1990 ; McIntosh et al. 1993 ) e pode funcionar como um forte elemento impulsionador da resiliência.
Neste estudo, primeiro examinamos se os pacientes com SFM têm necessidades espirituais ou religiosas específicas e se eles usam estratégias religiosas para lidar com os aspectos emocionais da SFM e da dor diária. Isso foi obtido avaliando a religiosidade com questionários específicos e em um subgrupo de pacientes com uma entrevista semiestruturada adicional. Em seguida, perguntamos se a religiosidade é útil ou desvantajosa para lidar com a SFM e qual seria o impacto dos diferentes aspectos da religiosidade na deficiência relacionada à SFM. No longo prazo, nossas descobertas podem contribuir para melhorar as terapias, considerando a religiosidade dos pacientes.
Métodos
Participantes do estudo
Este estudo faz parte de um estudo atualmente maior sobre SFM no Departamento de Neurologia do Hospital Universitário de Würzburg que incluiu 148 pacientes com SFM (Wolfe et al. 2010 ) e 46 controles saudáveis que foram recrutados entre 2015 e 2018. Os critérios de inclusão e exclusão foram publicado em outro lugar (Üçeyler et al. 2013 ). Nosso estudo foi aprovado pelo Comitê de Ética da Escola de Medicina de Würzburg (nº 135/15). Todos os pacientes forneceram consentimento informado por escrito antes da inscrição. Os dados sobre o exame clínico, eletrofisiológico e outras medições laboratoriais serão publicados em outro lugar.
Questionários usados para análises de correlação e regressão
Todos os participantes do estudo preencheram um conjunto de questionários padronizados que coletam dados sobre religiosidade e espiritualidade (Bϋssing et al. 2007 ), estratégias de enfrentamento (Verra et al. 2006 ), dor (Sommer et al. 2011 ; Türp e Nilges 2000 ), depressão ( Meyer e Hautzinger 2001 ), ansiedade (Laux et al. 1981 ) e qualidade de vida devido à SFM (Offenbaecher et al. 2000 ). Como alguns questionários foram adicionados durante o estudo em andamento, apresentamos dados de 102 pacientes (Fig. 1 complementar).
Convicções e atitudes relacionadas à dimensão da religiosidade / espiritualidade
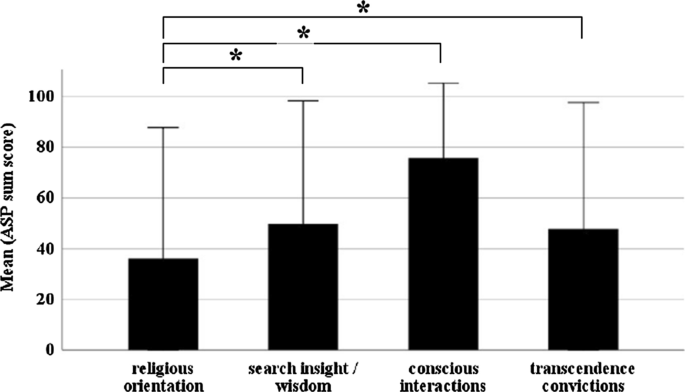
O questionário Aspectos da Espiritualidade (ASP) examina uma ampla gama de aspectos da espiritualidade em uma escala de 0 a 4 com “não se aplica de forma alguma” a “se aplica muito”. Quatro subescalas refletem dimensões como orientação religiosa, busca por insight / sabedoria, interações conscientes e convicção de transcendência. “Orientação religiosa” inclui atividades religiosas tradicionais, como orar a Deus ou participar de serviços religiosos. “Convicção da transcendência” indica espiritualidade, crença na existência de realidades superiores e renascimento. A dimensão “busca por insight / sabedoria” inclui um espírito consciente de consciência ampla e sabedoria em desenvolvimento. A dimensão “interações conscientes” descreve compaixão e generosidade. Os subgrupos de cada dimensão são definidos como nota baixa, ou seja, pontuações somadas <50 e como nota alta, ou seja,2007 ).
Entrevista Psicológica
Um subgrupo de 42 pacientes participou adicionalmente de uma entrevista cara a cara semiestruturada de 20 minutos que consiste em três partes: estresse no início da vida (parte 1), parâmetros de religiosidade incluindo moralidade (parte 2) e parâmetros de resolução de problemas comportamento incluindo aprendizagem (parte 3; Fig. 2 suplementar). O protocolo continha elementos do Calendário da História de Vida (Freedman et al. 1988 ), questões sobre moralidade e religião adaptadas em um formulário de entrevista desenvolvido pelo Departamento de Psicologia da Universidade de Würzburg e itens desenvolvidos por nós mesmos para avaliar a resolução de problemas e o comportamento de aprendizagem . Esses itens são conhecidos fatores psicológicos promotores de resiliência na literatura (Navrady et al. 2018 ; Niitsu et al. 2018 ; Rutter 1985; Treichler et al. 2019 ).
Estratégias de enfrentamento
O Questionário de Estratégias de Coping (CSQ) consiste em 8 subescalas (distração de atenção, reinterpretação, auto-instruções, ignorar, rezar e esperar, catastrofizar, aumentar a atividade, comportamento de dor) em uma escala de 1 a 6 variando de "nunca" a " sempre ”e dois itens de soma que indicam autoeficácia. O valor máximo possível para cada pontuação da soma da estratégia de enfrentamento é 36 (Verra et al. 2006 ).
Depressão, catastrofização da dor e ansiedade
A versão alemã da Escala Geral de Depressão do Centro de Estudos Epidemiológicos (CES-D) examina a gravidade dos sintomas depressivos em uma escala de 0 a 3, de “raro” a “principalmente”. Uma pontuação de CES-D ≥ 16 indica sintomas depressivos que podem ser de relevância clínica (Meyer e Hautzinger 2001 ). A versão alemã da Pain Catastrophizing Scale (PCS) usa 13 itens para examinar a força de pensamentos e comportamentos catastrofizantes em uma escala de 0 a 4 de “nunca” a “sempre” (Meyer et al. 2008 ). Usamos o Inventário de Ansiedade Traço-Estado (STAI-G) para examinar a ansiedade como um traço (STAI-T) e como um estado (STAI-S) em uma escala de 1 a 4 de "quase nunca" a "quase sempre" ( Laux et al. 1981 ).
Questionários de dor e SFM
A Graded Chronic Pain Scale (GCPS) examina a intensidade atual da dor, dor nos últimos seis meses com influência nas atividades diárias, tempo livre e trabalho em uma escala de 0 a 10 de “nenhuma deficiência” a “nenhuma atividade possível”. Um grau de deficiência foi calculado (Türp e Nilges 2000 ). Para avaliar os componentes da dor neuropática, foi usada a versão alemã do Neuropathic Pain Scale Inventory (NPSI-D) (Sommer et al. 2011 ). A gravidade e o impacto dos sintomas da SFM foram medidos pelo Fibromyalgia Impact Questionnaire (FIQ), que examina o funcionamento físico e emocional e a deficiência relacionada dos pacientes com SFM (Offenbaecher et al. 2000 ).
Design de estudo
Uma semana antes da consulta, todos os questionários foram enviados aos pacientes e devolvidos preenchidos no dia do estudo. Após uma anamnese detalhada que coletou dados demográficos, data de início da SFM e histórico familiar, foi realizada a entrevista psicológica.
Análise Estatística
O software SPSS Statistics 24 (IBM, Ehningen, Germany) foi usado para a análise estatística. A distribuição dos dados foi testada com o teste de Shapiro-Wilk e pela observação dos histogramas dos dados. Os resultados dos dados não distribuídos normalmente são apresentados como mediana e intervalo, os dados normalmente distribuídos são apresentados como média e desvio padrão. As diferenças nas pontuações médias foram testadas pelo teste de Wilcoxon para amostras não paramétricas. A correlação foi analisada pelo coeficiente de correlação de Spearman para selecionar variáveis potencialmente relevantes para a análise de regressão e os valores de p foram corrigidos com a correção de Benjamini ‐ Hochberg. Para análises de subgrupos sobre religiosidade e preferência por uma estratégia de enfrentamento específica, aplicamos o teste Qui-quadrado.P <0,05 foi considerado significativo.
Resultados
Características demográficas
As características demográficas de 102 participantes do estudo (96 mulheres) estão listadas na Tabela 1 . Em média, os pacientes sofriam de SFM por 14,71 anos, em média. Um total de 47 de 102 (47,94%) pacientes tinham história familiar de doenças relacionadas à dor e 85/102 (86,70%) pacientes de transtornos afetivos do humor. Um total de 50 de 102 (51%) pacientes experimentaram um evento traumático na vida que foi, por exemplo, a morte de um parente próximo ou abuso sexual, físico ou emocional e negligência. Entre os 42 pacientes que participaram da entrevista psicológica, 17/42 (7,14%) pacientes eram católicos, 13/42 (5,46%) protestantes, 1/42 (0,42%) muçulmanos e 11/42 (4,62%) sem nenhum confissão (Tabela 1 ).
Religiosidade e espiritualidade de acordo com as quatro dimensões do questionário ASP
Usamos o questionário ASP (pontuação máxima para cada dimensão 100) para avaliar a religiosidade em nossa coorte de pacientes e para diferenciar entre as quatro dimensões de religiosidade e espiritualidade. Os pacientes relataram, em média, escores relativamente baixos na dimensão "orientação religiosa" (36,2 ± 25,8, Fig. 1 ) e escores mais altos na dimensão "interações conscientes" (75,8 ± 14,7; z = - 8,8, P <0,001, r = - 0,8, teste de Wilcoxon). No entanto, não temos valores de referência, mas este resultado sugere que a maioria dos pacientes freqüentemente interage de forma consciente com o meio ambiente e outras pessoas. As pontuações médias para (1) "busca de insight / sabedoria" e (2) "convicção de transcendência" foram 49,7 ± 24,3 e 47,7 ± 25,0, respectivamente, e ambos diferiram significativamente da orientação religiosa (z (1) = - 4,9, P <0,001, r = - 0,5; z (2) = - 4,6, P <0,001, r = - 0,4; Fig. 1 ).
Religiosidade segundo questionário ASP. Os gráficos de barras mostram as pontuações médias de todas as quatro dimensões religiosas. A primeira dimensão “orientação religiosa” ( M = 36,2, DP = 25,8) mostra uma pontuação média significativamente menor do que as interações conscientes (75,8 ± 14,7, P <0,001). Isso combinado com altos valores para "convicções de transcendência" ( M = 47,7, SD = 25,0, P <0,001), sugere uma coorte de pacientes mais espiritual do que tradicionalmente religiosa
Religiosidade e espiritualidade de acordo com a entrevista
Durante a entrevista psicológica, os pacientes foram solicitados a caracterizar suas preferências religiosas (Tabela 1 complementar). Cinco pacientes definiram seu tipo de crença como “espiritual”, 9/42 (21%) como “religioso”, 4/42 (10%) como “ateísta”, 1/42 (2%) como “agnóstico” e 1/42 (2%) como “não determinado”, mas 22/42 (52%) definiram sua crença com suas próprias palavras. Isso não é surpresa, dado o caráter altamente subjetivo da autodescrição religiosa e espiritual (Eisenmann et al. 2016). Para operacionalizar essa heterogeneidade, optou-se por utilizar apenas o parâmetro “crença em uma existência superior” com graduação de “nenhuma” a “intensa” (Tabela Complementar 2), sabendo que isso significa certo grau de simplificação. 27/42 (11,34%) pacientes tinham crenças moderadas a fortes em uma existência superior, enquanto apenas 15/42 (6,30%) tinham crenças de nenhuma a baixa.
Influência da religiosidade no enfrentamento e resultados de saúde
Correlações de Spearman foram aplicadas para avaliar associações entre religiosidade e variáveis demográficas, resultados de saúde e estratégias de enfrentamento. Todos os coeficientes tiveram força baixa ou moderada, de forma que nenhuma conclusão clara pode ser alcançada; no entanto, esses valores fornecem informações e dicas sobre conexões suspeitas. A correlação entre a estratégia de enfrentamento "orando - esperando" e as dimensões ASP de "orientação religiosa" ( r = 0,5, P <0,05) pode sugerir um maior uso de "enfrentamento religioso" naqueles com pontuações mais altas nas dimensões religiosa e espiritual , como esperado (Tabela 2 ). Após a correção de Benjamini-Hochberg, a correlação entre lidar com "esperança e oração" e "convicção de transcendência" ( r = 0,3, P <0,05) permaneceu apenas uma tendência.
Para examinar se os pacientes usaram uma estratégia de enfrentamento específica relacionada ao seu grau de crença em uma existência superior, criamos dois subgrupos com alta ou baixa concordância para cada uma das quatro dimensões do ASP realizando um teste de Qui-quadrado. Pacientes com concordância alta ou baixa para qualquer uma das dimensões da ASP não diferiram em suas estratégias de enfrentamento. No entanto, quando um teste de qui-quadrado foi feito com os subgrupos de religiosidade "nenhuma a baixa" versus "moderada a intensa" como derivada da entrevista, descobrimos que os pacientes com maior crença em uma existência superior preferiam as estratégias de enfrentamento "ignorar" , “Catastrofização” e “comportamento de dor” ( P <0,05).
Influência de variáveis psicológicas, físicas, espirituais e demográficas na deficiência relacionada à SFM
Uma análise de regressão múltipla hierárquica foi realizada para analisar se algumas variáveis relacionadas à SFM, escolha do tipo de enfrentamento ou religiosidade tiveram influência no impacto da SFM na vida diária. O escore total do FIQ (Offenbaecher et al. 2000 ) foi definido como variável dependente para indicar deficiência relacionada à SFM. O modelo de regressão múltipla hierárquica contém cinco modelos com variáveis adicionadas gradualmente (Tabela complementar 3). Os resultados de 99/102 (97%) pacientes foram válidos para serem envolvidos na análise de regressão.
O modelo um, que incluiu variáveis demográficas, explicou apenas 2,7% da variância, indicando menor importância para o impacto da SFM na vida diária (Tabela 3 ). O modelo dois, no qual foram adicionadas três variáveis relacionadas à dor, explicou 38,4% da variância. No modelo três, o R 2 foi duplicado após a adição de variáveis de psicopatologia. Ao somar as variáveis depressão, ansiedade (traço / estado) e catastrofização da dor, 61,6% da variância pôde ser explicada. Isso mostra que as variáveis relacionadas ao afeto e ao humor têm alto impacto na deficiência. Depois de adicionar variáveis de enfrentamento ao modelo, a variância explicando R 2foi aumentado para 66%. Por fim, após adicionar as quatro dimensões da religiosidade ao modelo, o R quadrado aumentou minimamente (67,1%), o que reflete a menor importância de qualquer dimensão da religiosidade para a deficiência em nossa coorte. Todo o modelo apresentou validade cruzada moderada (Durbin Watson = 1,7) (Tabela 3 ). O F ratio de todos os modelos (exceto o modelo 1) apresentou valor> 1, o que indica uma melhora significativa na previsão do desfecho (impacto da SFM na vida) em relação ao não enquadramento no modelo (Tabela 4 complementar).
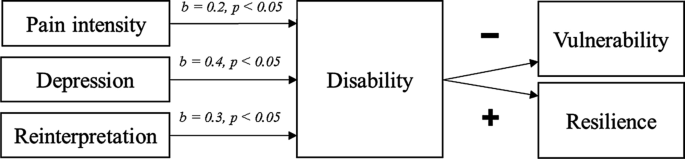
Os valores b fornecem uma medida da contribuição individual de cada preditor para o modelo final (Tabela 4 ). Valores positivos de b indicam uma relação positiva entre o resultado e o preditor. As variáveis “reinterpretação” como coping, “intensidade da dor”, “grau GCPS” e “depressão” deram uma contribuição significativa ( P <0,05) para o modelo com o maior impacto feito pela variável “depressão” ( t = 3,2, P <0,05). Todas as quatro dimensões da religiosidade tiveram pouca influência no modelo, assim como a maioria das estratégias de enfrentamento, exceto a reinterpretação e duas variáveis de dor. Quando também olhamos para os valores b padronizados (valores β), pudemos ver o mesmo efeito especialmente para a variável "depressão" (Tabela 4)
Discussão
O objetivo do nosso estudo foi avaliar a relevância da religiosidade e espiritualidade nos resultados de saúde em uma coorte de pacientes que sofrem de dor crônica. Nossa coorte de 102 pacientes parecia ser menos religiosa do que o esperado, pelo menos quando se considera a religiosidade da forma tradicional (em relação às instituições religiosas e práticas tradicionais) (Fig. 1) No entanto, a espiritualidade, da forma como foi aqui modelada, foi um achado frequente, e a maioria dos participantes acreditava em uma existência superior (Tabela 2 complementar). A razão para a baixa religiosidade tradicional pode ser o cenário de nosso estudo na região mais secular da Europa Ocidental em comparação com, por exemplo, América Latina ou África. A associação de pesquisa de valores mundiais publicou um relatório em 2014 sobre os graus de secularização, onde a porcentagem de pessoas que se consideram religiosas variou amplamente de 12,9% na China a 99,8% no Paquistão e 95,8% na Nigéria (Inglehart et al. 2010 - 2014 ) . Outro estudo analisou coping religioso em 54 mulheres na Tanzânia com diagnóstico de fístula obstétrica por 14,9 anos, comparável à duração mediana da doença de 14,7 anos em nossa coorte (Tabela 1) (Watt et al. 2014 ). 48,1% dessas mulheres se consideravam muito religiosas, 40,7% moderadamente religiosas e 0% não religiosas. Esses relatos confirmam que o grau, a definição e o desempenho da religiosidade dependem da região onde o paciente reside.
A relevância da religiosidade para as estratégias de enfrentamento da dor crônica foi outro aspecto examinado em nosso estudo. Os testes de correlação demonstraram relação significativa entre a dimensão “orientação religiosa” com o enfrentamento “rezando e esperando” (Tabela 2 ). No entanto, isso pode ser uma associação casual, uma vez que a análise de regressão não demonstrou impacto significativo de qualquer dimensão de ASP nem nos sintomas físicos, mentais, nem em uma estratégia de enfrentamento específica (Tabela 4) Um aspecto relacionado à menor importância da religiosidade no enfrentamento da SFM pode ser que o paciente com dor crônica não se depara com uma doença letal como o câncer. Um estudo analisou as necessidades espirituais de pacientes que sofrem de câncer em comparação com pacientes com dor crônica nas costas usando o Questionário de Necessidades Espirituais (SpRQ) e mostrou que os pacientes com câncer tiveram pontuações mais altas no SpRQ do que pacientes com dor crônica (Büssing et al. 2010 ). Além disso, como mostrado por um estudo comparativo em pacientes com dor crônica em pacientes com câncer de mama, pode ser o estresse inicial do diagnóstico de uma doença grave que desperta necessidades religiosas e espirituais (Appel et al. 2010) Além disso, devemos ter em mente que o coping religioso é considerado apenas em alguns itens da CSQ, o que pode não ser suficiente para avaliar aspectos religiosos multidimensionais (Verra et al. 2006 ). No entanto, a conexão entre pelo menos um tipo de enfrentamento, especialmente “orando e esperando”, mostra que uma pequena parte de nossa coorte usa um elemento da religião para lidar com seus sintomas. Também vemos alguma luta religiosa indireta em nosso grupo FMS. A estratégia de enfrentamento “reinterpretação” pertence às estratégias de enfrentamento espirituais e religiosas e pode ser positiva ou negativa (Pargament et al. 2000 ). Em nossa coorte, a reinterpretação contribuiu significativamente para a deficiência (Fig. 2) Além disso, pacientes que reagiam aversivamente às perguntas sobre religiosidade durante as entrevistas, muitas vezes acrescentavam comentários como “por que Deus existe se eu tenho dor o dia todo”. Isso indica que a religião não é apenas uma fonte positiva de força (Klein e Berth 2011 ; Pargament 1997 ), mas as dúvidas e o sentimento de ser abandonado por Deus estão intimamente associados à jornada pessoal para Deus (Gauthier et al. 2006 ). Assim, conotações negativas de religiosidade também podem influenciar o sucesso das estratégias de enfrentamento.
Modelo resumido de deficiência e resiliência. Os valores B apresentam a contribuição individual de cada preditor para o modelo e a relação entre a qualidade de vida e cada parâmetro. A depressão tem o maior impacto na deficiência ( b = 0,427, P <0,05). Quanto maior o valor b da depressão, maior é a incapacidade resultante na vida com efeitos que podem resultar em resiliência ou vulnerabilidade. Além da depressão, a estratégia de enfrentamento ativa “reinterpretação” e a intensidade da dor têm um impacto significativo na deficiência
O objetivo final deste estudo foi avaliar a influência de variáveis psicológicas, físicas, espirituais e demográficas na deficiência relacionada à SFM. Os valores b da análise de regressão hierárquica que aplicamos em 99 dados válidos de pacientes representam a contribuição individual de cada preditor para o modelo e a relação entre cada parâmetro e a deficiência relacionada à SFM. Propomos o seguinte modelo (Fig. 2): Depressão, “reinterpretação” de enfrentamento e intensidade da dor tiveram um impacto significativo na deficiência relacionada à SFM. Dependendo do grau de deficiência e em combinação com outros fatores, como características pessoais (ou seja, sentido na vida, capacidade de aceitar), lidar com o estresse e eventos de vida vivenciados, esses três fatores podem aumentar ou diminuir a resiliência ou a vulnerabilidade. Estudos anteriores demonstraram que, entre outros fatores, o enfrentamento ativo focado no problema e na emoção (por exemplo, reinterpretação), a capacidade de resolução de problemas, a aceitação e o otimismo levam à resiliência (Denny e Ochsner 2014 ; Rutter 1985 ). Como esperado, e confirmando dados anteriores (White et al. 1999), a intensidade da dor teve um efeito significativo na deficiência. Se o enfrentamento ineficaz for usado, a alta intensidade da dor leva a uma grande incapacidade, o que promove vulnerabilidade em vez de resiliência. O mesmo conceito é válido para a depressão e a reinterpretação como uma estratégia ativa de enfrentamento. A reinterpretação pertence à reavaliação da tática de enfrentamento - uma habilidade reguladora da emoção que é uma estratégia bem definida e eficaz para reduzir o afeto negativo e o estresse percebido (Denny e Ochsner 2014 ). A própria redefinição é um tipo de estratégia de enfrentamento religiosa tanto positiva (reavaliação religiosa benevolente) quanto negativa (reavaliação religiosa demoníaca ou punitiva) (Pargament et al. 2000) A redefinição é considerada eficaz no controle da dor, mas os pacientes precisam de instruções de um psicólogo para usá-la como uma solução para os sintomas mentais e físicos (Denny e Ochsner 2014 ). Sugerimos que, treinados por um treinador, os pacientes podem alcançar um efeito positivo sobre seus sintomas, resultando em menos incapacidade em suas atividades diárias com um efeito positivo na resiliência. Eles podem enfrentar com mais eficácia, se adaptar à situação e podem ser menos vulneráveis em situações estressantes (Rutter 1985 ).
Conclusão
Nossa coorte de pacientes era moderadamente religiosa e desconectada ou conscientemente aversiva aos símbolos religiosos clássicos e à igreja, que podem ser sinais de vida em uma sociedade secular. O grau de crença em uma existência superior desempenha um papel na escolha das estratégias de enfrentamento, mas não tem efeitos sobre o resultado da saúde e do humor. A depressão, a catastrofização da dor e a ansiedade têm alto impacto na deficiência devido à SFM, que está altamente ligada a ser resiliente ou não. As terapias que oferecem estratégias de redução do estresse, como reavaliação, têm o potencial de aumentar a adaptação em situações estressantes no contexto de dor.
Referências
Afari, N., Ahumada, SM, Wright, LJ, Mostoufi, S., Golnari, G., Reis, V., et al. (2014). Trauma psicológico e síndromes somáticas funcionais: uma revisão sistemática e meta-análise. Psychosomatic Medicine, 76 (1), 2-11. https://doi.org/10.1097/PSY.0000000000000010 .
Alok, R., Das, SK, Agarwal, GG, Tiwari, SC, Salwahan, L., & Srivastava, R. (2014). Enfrentamento focado no problema e autoeficácia como correlatos da qualidade de vida e gravidade da fibromialgia em pacientes com fibromialgia primária. Journal of Clinical Rheumatology Practical Reports on Rheumatic and Musculoskeletal Diseases, 20 (6), 314-316. https://doi.org/10.1097/RHU.0000000000000130 .
Anema, C., Johnson, M., Zeller, JM, Fogg, L., & Zetterlund, J. (2009). Bem-estar espiritual em indivíduos com síndrome de fibromialgia: Relações com a variabilidade do padrão de sintomas, incerteza e adaptação psicossocial. Research and Theory for Nursing Practice, 23 (1), 8–22.
Anson, O., Carmel, S., Bonneh, DY, Levenson, A., & Maoz, B. (1990). Eventos recentes da vida, religiosidade e saúde: um efeito individual ou coletivo. Human Relations, 43 (11), 1051-1066. https://doi.org/10.1177/001872679004301101 .
Appel, C., Müller, C., & Murken, S. (2010). Subjektive Belastung und Religiosität bei chronischen Schmerzen und Brustkrebs. Ein Stichprobenvergleich. [Experiência de tensão e religiosidade. Uma comparação de pacientes com dor crônica e câncer de mama]. Schmerz (Berlim, Alemanha), 24 (5), 449–457. https://doi.org/10.1007/s00482-010-0942-y .
Baastrup, S., Schultz, R., Brødsgaard, I., Moore, R., Jensen, TS, Vase Toft, L., et al. (2016). Uma comparação de estratégias de enfrentamento em pacientes com fibromialgia, dor neuropática crônica e controles sem dor. Scandinavian Journal of Psychology, 57 (6), 516-522. https://doi.org/10.1111/sjop.12325 .
Baetz, M., & Bowen, R. (2008). Dor crônica e fadiga: Associações com religião e espiritualidade. Pain Research and Management, 13 (5), 383-388.
Basiński, A., Stefaniak, T., Stadnyk, M., Sheikh, A., & Vingerhoets, AJJM (2013). Influência da religiosidade na qualidade de vida e na intensidade da dor em pacientes com pancreatite crônica após bloqueio neurolítico do plexo celíaco: estudo caso-controle. Journal of Religion and Health, 52 (1), 276-284. https://doi.org/10.1007/s10943-011-9454-z .
Berthold, A., & Ruch, W. (2014). Satisfação com a vida e os pontos fortes de caráter de pessoas não religiosas e religiosas: É a prática da religião que faz a diferença. Frontiers in Psychology, 5, 876. https://doi.org/10.3389/fpsyg.2014.00876 .
Biccheri, E., Roussiau, N., & Mambet-Doué, C. (2016). Fibromialgia, espiritualidade, enfrentamento e qualidade de vida. Journal of Religion and Health, 55 (4), 1189-1197. https://doi.org/10.1007/s10943-016-0216-9 .
Büssing, A., Balzat, H., & Heusser, P. (2010). Necessidades espirituais de pacientes com doenças crônicas de dor e câncer-validação do questionário de necessidades espirituais. European Journal of Medical Research, 15 (6), 266–273.
Büssing, A., Baumann, K., Hvidt, NC, Koenig, HG, Puchalski, CM, & Swinton, J. (2014). Espiritualidade e saúde. Medicina alternativa e complementar baseada em evidências: eCAM, 2014, 682817. https://doi.org/10.1155/2014/682817 .
Büssing, A., Janko, A., Baumann, K., Hvidt, NC, & Kopf, A. (2013). Necessidades espirituais entre pacientes com doenças crônicas de dor e câncer que vivem em uma sociedade secular. Pain medicine (Malden, Mass.), 14 (9), 1362–1373. https://doi.org/10.1111/pme.12198 .
Büssing, A., Michalsen, A., Balzat, HJ, Grünther, RA, Ostermann, T., Neugebauer, EAM, et al. (2009). A espiritualidade e a religiosidade são recursos para pacientes com dores crônicas? Pain medicine (Malden, Mass.), 10 (2), 327-339. https://doi.org/10.1111/j.1526-4637.2009.00572.x .
Büssing, A., Ostermann, T., & Matthiessen, PF (2005). Busca por apoio significativo e o significado da doença em pacientes alemães com câncer. Anticancer Research, 25 (2B), 1449-1455.
Bϋssing, A., Ostermann, T., & Matthiessen, PF (2007). Expressões distintas de espiritualidade vital. Journal of Religion and Health, 46 (2), 267-286. https://doi.org/10.1007/s10943-006-9068-z .
Clauw, DJ (2015). Diagnosticar e tratar a dor musculoesquelética crônica com base no (s) mecanismo (s) subjacente (s). Best Practice and Research Clinical Rheumatology, 29 (1), 6–19. https://doi.org/10.1016/j.berh.2015.04.024 .
Clauw, DJ, Arnold, LM, & McCarberg, BH (2011). A ciência da fibromialgia. Mayo Clinic Proceedings, 86 (9), 907–911. https://doi.org/10.4065/mcp.2011.0206 .
Dedert, EA, Studts, JL, Weissbecker, I., Salmon, PG, Banis, PL, & Sephton, SE (2004). A religiosidade pode ajudar a preservar o ritmo do cortisol em mulheres com doenças relacionadas ao estresse. International Journal of Psychiatry in Medicine, 34 (1), 61-77. https://doi.org/10.2190/2Y72-6H80-BW93-U0T6 .
Denny, BT e Ochsner, KN (2014). Efeitos comportamentais do treinamento longitudinal na reavaliação cognitiva. Emotion (Washington, DC), 14 (2), 425-433. https://doi.org/10.1037/a0035276 .
Dezutter, J., Luyckx, K., Büssing, A., & Hutsebaut, D. (2009). Explorando a ligação entre atitudes religiosas e bem-estar subjetivo em pacientes com dor crônica. International Journal of Psychiatry in Medicine, 39 (4), 393–404. https://doi.org/10.2190/PM.39.4.d .
Fehring, RJ, Miller, JF, & Shaw, C. (1997). Bem-estar espiritual, religiosidade, esperança, depressão e outros estados de humor em idosos que enfrentam câncer. Oncology Nursing Forum, 24 (4), 663–671.
Freedman, D., Thornton, A., Camburn, D., Alwin, D., & Young-demarco, L. (1988). O calendário de história de vida: uma técnica para coletar dados retrospectivos. Metodologia Sociológica, 18, 37-68.
Gauthier, KJ, Christopher, AN, Walter, MI, Mourad, R., & Marek, P. (2006). Religiosidade, dúvida religiosa e a necessidade de cognição: sua relação interativa com a satisfação com a vida. Journal of Happiness Studies, 7 (2), 139–154. https://doi.org/10.1007/s10902-005-1916-0 .
Gilbert, JW, Büssing, A., Michalsen, A., Balzat, H.-J., Grünther, RA, Ostermann, T., et al. (2009). A espiritualidade e a religiosidade são recursos para pacientes com dores crônicas? Pain Medicine, 10, 327-339. https://doi.org/10.1111/j.1526-4637.2009.00734.x .
Häuser, W., Ablin, J., Fitzcharles, M.-A., Littlejohn, G., Luciano, JV, Usui, C., et al. (2015). Fibromialgia. Revisões da natureza. Disease Primers, 1, 15022. https://doi.org/10.1038/nrdp.2015.22 .
Huber, S. (2003). Zentralität und Inhalt: Ein neues multidimensionales Messmodell der Religiosität . Opladen: Leske & Budrich.
Inglehart, R., Haerpfer, C., Moreno, A., Welzel, C., Kizilova, K., Diez-Medrano, J., Lagos, M., Norris, P., Ponarin, E. & Puranen, B . (2010–2014). World Values Survey: Round Six-Country-Pooled Datafile Version. Em Madrid: JD Systems Institute .
Kendler, KS, Gardner, CO, & Prescott, CA (1997). Religião, psicopatologia e uso e abuso de substâncias; Um estudo genético-epidemiológico multimedida. The American Journal of Psychiatry, 154 (3), 322-329. https://doi.org/10.1176/ajp.154.3.322 .
Kengen-Traska, T., Rutledge, DN, Mouttapa, M., Weiss, J., & Aquino, J. (2012). Estratégias usadas para controlar os sintomas por mulheres com fibromialgia. Journal of Clinical Nursing, 21 (5-6), 626-635. https://doi.org/10.1111/j.1365-2702.2010.03501.x .
Klein, C., & Albani, C. (2007). Religiosität und psychische Gesundheit. Eine Ubersicht über Befunde, Erklärungsansätze und Konsequenzen für die klinische Praxis. [Religiosidade e saúde mental. Uma visão geral sobre achados, conclusões e consequências para a prática clínica]. Psychiatrische Praxis, 34 (2), 58-65. https://doi.org/10.1055/s-2006-940095 .
Klein, C. & Berth, H. (2011). Gesundheit - Religião - Spiritualität: Konzepte, Befunde und Erklärungsansätze . Weinheim [etc.]: Juventa Verlag.
Koenig, HG (2012). Religião, espiritualidade e saúde: a pesquisa e as implicações clínicas. ISRN Psychiatry, 2012, 278730. https://doi.org/10.5402/2012/278730 .
Koenig, HG, McCullough, ME, & Larson, DB (2001). Manual de religião e saúde . Oxford: Oxford University Press.
Laux, L., Glanzmann, P., Schaffner, P. & Spielberger, C. (1981). Das State-Trait-Angstinventar: Testmappe mit Handanweisung, Fragebogen STAI-G Form X 1 e Fragebogen STAI-G Form X 2. Beltz .
Leinders, M., Doppler, K., Klein, T., Deckart, M., Rittner, H., Sommer, C., et al. (2016). O aumento da expressão cutânea de miR-let-7d se correlaciona com a patologia das pequenas fibras nervosas em pacientes com síndrome de fibromialgia. Pain, 157 (11), 2493–2503. https://doi.org/10.1097/j.pain.0000000000000668 .
Loevinger, BL, Shirtcliff, EA, Muller, D., Alonso, C., & Coe, CL (2012). Delineando perfis psicológicos e biomédicos em uma população heterogênea de fibromialgia usando análise de agrupamento. Clinical Rheumatology, 31 (4), 677–685. https://doi.org/10.1007/s10067-011-1912-1 .
McIntosh, DN, Silver, RC e Wortman, CB (1993). O papel da religião no ajustamento a um evento negativo da vida: Lidar com a perda de um filho. Journal of Personality and Social Psychology, 65 (4), 812-821.
Meyer, & Hautzinger, M. (2001). Allgemeine depressions-skala (ADS). Diagnostica, 47 (4), 208–215. https://doi.org/10.1026//0012-1924.47.4.208 .
Meyer, K., Sprott, H., & Mannion, AF (2008). Adaptação transcultural, confiabilidade e validade da versão alemã da Pain Catastrophizing Scale. Journal of Psychosomatic Research, 64 (5), 469-478. https://doi.org/10.1016/j.jpsychores.2007.12.004 .
Mishra, SK, Togneri, E., Tripathi, B., & Trikamji, B. (2017). Espiritualidade e religiosidade e seu papel na saúde e nas doenças. Journal of Religion and Health, 56 (4), 1282–1301. https://doi.org/10.1007/s10943-015-0100-z .
Moreira-Almeida, A., & Koenig, HG (2008). Religiosidade e espiritualidade em pacientes com fibromialgia e dor crônica. Current Pain and Headache Reports, 12 (5), 327-332.
Navrady, LB, Zeng, Y., Clarke, T.-K., Adams, MJ, Howard, DM, Deary, IJ, et al. (2018). Contribuições genéticas e ambientais para a resiliência psicológica e o enfrentamento. Wellcome Open Research, 3, 12. https://doi.org/10.12688/wellcomeopenres.13854.1 .
Nejat, N., Whitehead, L., & Crowe, M. (2017). O uso da espiritualidade e da religiosidade no enfrentamento do câncer colorretal. Enfermeira Contemporânea, 53 (1), 48–59. https://doi.org/10.1080/10376178.2016.1276401 .
Niitsu, K., Rice, MJ, Houfek, JF, Stoltenberg, SF, Kupzyk, KA, & Barron, CR (2018). Uma revisão sistemática da influência genética na resiliência psicológica. Biological Research for Nursing, 21 (1), 61-71. https://doi.org/10.1177/1099800418800396 .
Offenbaecher, M., Waltz, M., & Schoeps, P. (2000). Validação de uma versão alemã do Fibromyalgia Impact Questionnaire (FIQ-G). The Journal of Rheumatology, 27 (8), 1984–1988.
Paiva, ES, da Costa, EDGM, & Scheinberg, M. (2008). Fibromialgia: uma atualização e aspectos imunológicos. Current Pain and Headache Reports, 12 (5), 321-326.
Paloutzian, R., & Park, C. (Eds.). (2013). Manual de psicologia da religião e espiritualidade (2ª ed.). Nova York: Guilford Press.
Pargament, KI (1997). A psicologia da religião e enfrentamento: teoria, pesquisa, prática . Nova York: Guilford Press.
Pargament, KI, Koenig, HG, & Perez, LM (2000). Os vários métodos de enfrentamento religioso: Desenvolvimento e validação inicial do RCOPE. Journal of Clinical Psychology, 56 (4), 519–543. https://doi.org/10.1002/(SICI)1097-4679(200004)56:4%3c519:AID-JCLP6%3e3.0.CO;2-1 .
Park, DJ e Lee, H. (2017). Novos insights sobre a genética da fibromialgia. The Korean Journal of Internal Medicine, 32 (6), 984–995. https://doi.org/10.3904/kjim.2016.207 .
Park, NS, Lee, BS, Sun, F., Klemmack, DL, Roff, LL, & Koenig, HG (2013). Tipologias de religiosidade / espiritualidade: implicações para a saúde e o bem-estar. Journal of Religion and Health, 52 (3), 828–839. https://doi.org/10.1007/s10943-011-9520-6 .
Puchalski, C., Ferrell, B., Virani, R., Otis-Green, S., Baird, P., Bull, J., et al. (2009). Melhorando a qualidade do cuidado espiritual como uma dimensão dos cuidados paliativos: O relatório da conferência de consenso. Journal of Palliative Medicine, 12 (10), 885–904. https://doi.org/10.1089/jpm.2009.0142 .
Reis, LAD, & Menezes, TMDO (2017). Religiosidade e espiritualidade como estratégias de resiliência de idosos longevos em seu cotidiano. Revista Brasileira de Enfermagem, 70 (4), 761–766. https://doi.org/10.1590/0034-7167-2016-0630 .
Rutter, M. (1985). Resiliência diante da adversidade Fatores de proteção e resistência ao transtorno psiquiátrico. The British Journal of Psychiatry, 147 (6), 598–611. https://doi.org/10.1192/bjp.147.6.598 .
Sluka, KA e Clauw, DJ (2016). Neurobiologia da fibromialgia e dor crônica generalizada. Neuroscience, 338, 114-129. https://doi.org/10.1016/j.neuroscience.2016.06.006 .
Sommer, C., Richter, H., Rogausch, JP, Frettlöh, J., Lungenhausen, M., & Maier, C. (2011). Um escore modificado para identificar e discriminar a dor neuropática: um estudo sobre a versão alemã do Neuropathic Pain Symptom Inventory (NPSI). BMC Neurology, 11, 104. https://doi.org/10.1186/1471-2377-11-104 .
Staud, R., & Smitherman, ML (2002). Sensibilização periférica e central na fibromialgia: papel patogenético. Current Pain and Headache Reports, 6 (4), 259–266.
Stoffel, M., Reis, D., Schwarz, D., & Schröder, A. (2013). Dimensões do coping em pacientes com dor crônica: análise fatorial e validação cruzada da versão alemã do Coping Strategies Questionnaire (CSQ-D). Psicologia da Reabilitação, 58 (4), 386–395. https://doi.org/10.1037/a0034358 .
Tommaso, M., Federici, A., Loiacono, A., Delussi, M., & Todarello, O. (2014). Perfis de personalidade e estilos de enfrentamento em pacientes com enxaqueca e comorbidade com fibromialgia. Comprehensive Psychiatry, 55 (1), 80–86. https://doi.org/10.1016/j.comppsych.2013.08.006 .
Treichler, E., Li, F., O'Hare, M., Evans, E., Johnson, J., & Spaulding, W. (2019). Contribuintes psicossociais e funcionais para a recuperação pessoal em doenças mentais graves. Journal of Mental Health (Abingdon, England), 28 (4), 427-435. https://doi.org/10.1080/09638237.2018.1521932 .
Triñanes, Y., González-Villar, A., Gómez-Perretta, C., & Carrillo-de-la-Peña, MT (2014). Perfis na fibromialgia: Algometria, potenciais evocados auditivos e caracterização clínica de diferentes subtipos. Rheumatology International, 34 (11), 1571–1580. https://doi.org/10.1007/s00296-014-3007-1 .
Türp, J., & Nilges, P. (2000). Diagnostik von Patienten mit chronischen orofazialen Schmerzen. Quintessenz, 51, 721–727.
Üçeyler, N., Zeller, D., Kahn, A.-K., Kewenig, S., Kittel-Schneider, S., Schmid, A., et al. (2013). Patologia de pequenas fibras em pacientes com síndrome de fibromialgia. Brain: A Journal of Neurology, 136 (Pt 6), 1857-1867. https://doi.org/10.1093/brain/awt053 .
Verra, M., Angst, F., Lehmann, S., & Aeschlimann, A. (2006). Tradução, adaptação transcultural, confiabilidade e validade da versão alemã do Coping Strategies Questionnaire (CSQ-D). The Journal of Pain: Official Journal ofthe American Pain Society, 7 (5), 327-336. https://doi.org/10.1016/j.jpain.2005.12.005 .
Wachholtz, AB, Pearce, MJ, & Koenig, H. (2007). Explorando a relação entre espiritualidade, enfrentamento e dor. Journal of Behavioral Medicine, 30 (4), 311-318. https://doi.org/10.1007/s10865-007-9114-7 .
Watt, MH, Wilson, SM, Joseph, M., Masenga, G., MacFarlane, JC, Oneko, O., et al. (2014). Enfrentamento religioso entre mulheres com fístula obstétrica na Tanzânia. Global Public Health, 9 (5), 516-527. https://doi.org/10.1080/17441692.2014.903988 .
White, KP, Speechley, M., Harth, M., & Ostbye, T. (1999). Comparando função auto-relatada e incapacidade de trabalho em 100 casos comunitários de síndrome de fibromialgia versus controles em Londres, Ontário: The London Fibromyalgia Epidemiology Study. Arthritis and Rheumatism, 42 (1), 76–83. https://doi.org/10.1002/1529-0131(199901)42:1%3c76:AID-ANR10%3e3.0.CO;2-G .
Wolfe, F., Clauw, D., Fitzcharles, M., Goldenberg, D., Katz, R., Mease, P., et al. (2010). Critérios diagnósticos preliminares do American College of Rheumatology para fibromialgia e medição da gravidade dos sintomas. Arthritis Care and Research, 62 (5), 600–610. https://doi.org/10.1002/acr.20140 .
Yim, Y., Lee, K., Park, D., Kim, S., Nah, S., Lee, J., et al. (2017). Identificando subgrupos de fibromialgia usando análise de cluster: Relações com variáveis clínicas. European Journal of Pain (Londres, Inglaterra), 21 (2), 374-384. https://doi.org/10.1002/ejp.935 .
Zimmermann, M. (1991). Mecanismos fisiopatológicos da fibromialgia. The Clinical Journal of Pain, 7 (Suppl 1), S8-15.
Financiamento
Financiamento de acesso aberto habilitado e organizado pela Projekt DEAL. Alexandra Braun foi financiada pela Evangelisches Studienwerk eV, e o estudo faz parte de sua tese de doutorado. O estudo foi parcialmente financiado por Else Kröner-Fresenius-Stiftung (EKFS, N.Ü: 2014_A129).
Informação sobre o autor
Afiliações
autor correspondente
Declarações de ética
Conflito de interesses
Todos os autores declaram não haver conflito de interesses.
Aprovação ética
Todos os procedimentos realizados em estudos envolvendo participantes humanos estavam de acordo com os padrões éticos do comitê de pesquisa institucional e / ou nacional (Comitê de Ética da Escola Médica de Würzburg (No. 135/15)) e com a declaração de Helsinque de 1964 e suas emendas posteriores ou comparáveis padrões éticos.
Consentimento Informado
O consentimento informado foi obtido de todos os participantes individuais incluídos no estudo.
Informação adicional
Nota do editor
A Springer Nature permanece neutra em relação a reivindicações jurisdicionais em mapas publicados e afiliações institucionais.
Informação suplementar
Abaixo está o link para o material suplementar eletrônico.
Direitos e permissões
Acesso aberto Este artigo está licenciado sob uma Licença Internacional Creative Commons Atribuição 4.0, que permite o uso, compartilhamento, adaptação, distribuição e reprodução em qualquer meio ou formato, desde que você dê o devido crédito ao (s) autor (es) original (is) e à fonte, fornecer um link para a licença Creative Commons e indicar se foram feitas alterações. As imagens ou outro material de terceiros neste artigo estão incluídos na licença Creative Commons do artigo, a menos que indicado de outra forma em uma linha de crédito para o material. Se o material não estiver incluído na licença Creative Commons do artigo e seu uso pretendido não for permitido por regulamentação legal ou exceder o uso permitido, você precisará obter permissão diretamente do detentor dos direitos autorais. Para ver uma cópia desta licença, visitehttp://creativecommons.org/licenses/by/4.0/ .
Sobre este artigo
Cite este artigo
Braun, A., Evdokimov, D., Frank, J. et al. Relevância da religiosidade para estratégias de enfrentamento e incapacidade em pacientes com síndrome de fibromialgia. J Relig Health (2021). https://doi.org/10.1007/s10943-020-01177-3
Aceitaram
Publicados